Humanes Leukozytenantigen
Synonyme: Humanes Leukozyten-Antigen, HL-Antigen, Gewebsantigen, Histokompatibilitätsantigen, Transplantationsantigen, MHC-Antigen
Englisch: human leukocyte antigen, major histocompatibility complex antigen
Definition
Humane Leukozytenantigene, kurz HLA, sind in der Zellmembran verankerte Glykoproteine, die zu den Immunglobulinen gezählt werden. Sie bilden die individuelle "Signatur" der Zellen und spielen eine Schlüsselrolle bei der Unterscheidung zwischen körpereigenen und körperfremden Strukturen durch das Immunsystem.
Genetik
Die HLA-Gene sind eng gekoppelt in der Nähe des Centromers auf Chromosom 6 kodiert, mit Ausnahme des β-Mikroglobulins, das sich auf Chromosom 15 befindet. Sie werden auch als Haupthistokompatibilitätskomplex (MHC) bezeichnet.
Die HLA-Gene zeichnen sich durch hohe Variabilität aus. Die Komplexität wird durch folgende Faktoren bedingt:
- Polygenie: es existieren mehrere Isotypen
- Polymorphismus: es existieren sehr viele Allelvarianten
- Kodominanz: die Allele von beiden Elternteilen werden exprimiert und ausgeprägt
Zur Vereinfachung werden die HLA-Merkmale daher als Haplotypen angegeben.
Der HLA-Genkomplex umfasst etwa 4 Millionen Basenpaare und kann topographisch und funktional in 3 Gen-Regionen unterteilt werden: Klasse-I-, Klasse-II- und Klasse-III-Region, wobei die HLA-Gene nur in den ersten beiden kodiert sind.
Funktion
HLA-Moleküle binden Peptide und präsentieren diese auf der Zelloberfläche den Zellen des Immunsystems. Diese können zwischen körpereigenen und körperfremden Peptiden unterscheiden und entsprechend bei körperfremden Peptiden die Immunantwort einleiten.
Einteilung
Bei den humanen Leukozytenantigenen unterscheidet man mehrere Klassen von HLA-Merkmalen, wobei die membrangebundenen Klassen I und II die Hauptrolle spielen.
HLA-Klasse-I-Merkmal
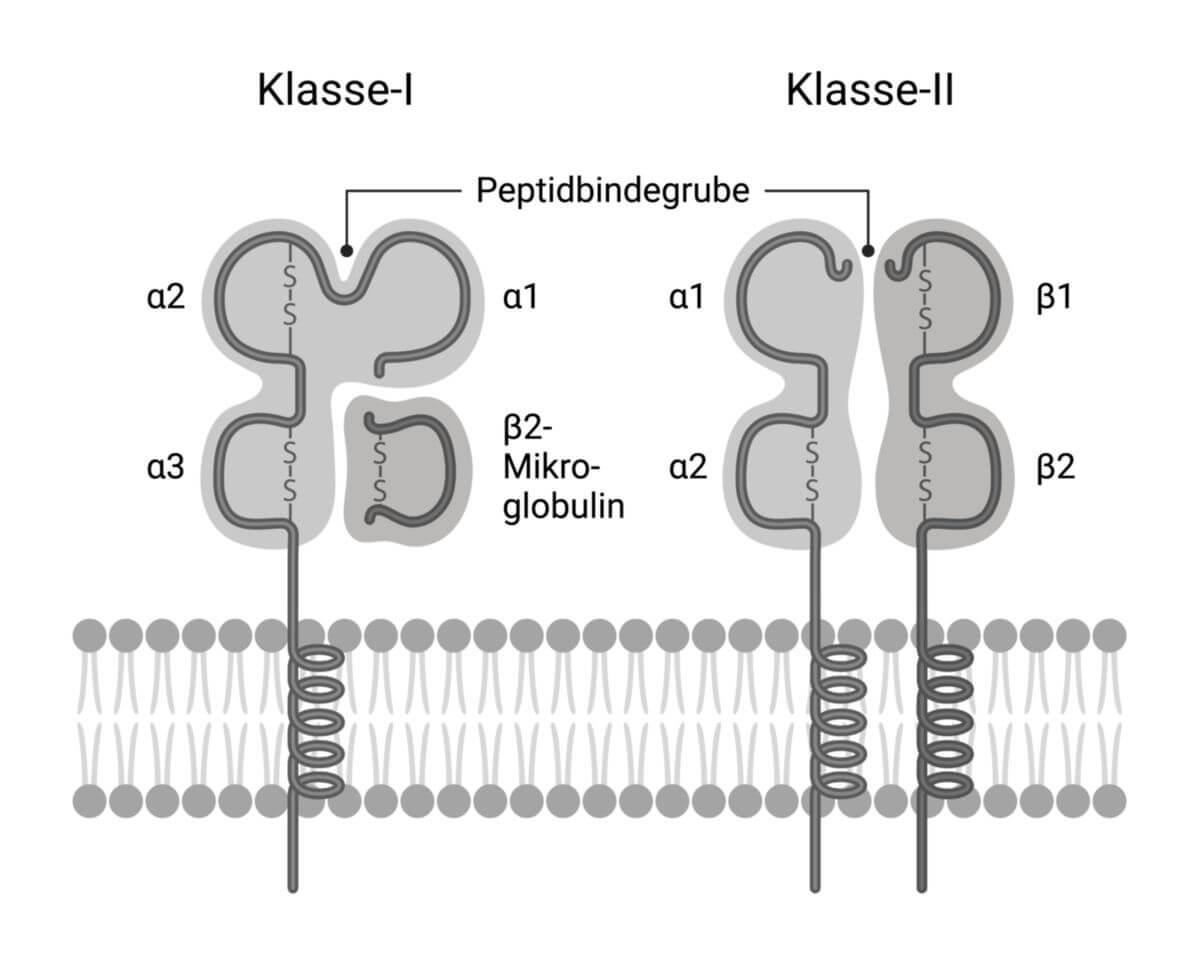
HLA-Klasse-I-Moleküle (MHC-I-Rezeptoren) bestehen aus einer transmembranär an der Zelloberfläche verankerten α-Kette, an die auf der extrazellulären Seite ein β2-Mikroglobulin angelagert ist. Im gesamten Molekül lassen sich 4 Abschnitte oder "Domänen" unterscheiden: Die α-Kette stellt 3 Domänen (α1 bis α3), das β2-Mikroglobulin die vierte Domäne des Komplexes.
Die 3 extrazellulär gelegegen Alpha-Proteinketten zeigen eine hohe Variabilität in der Aminosäuresequenz, während das Beta-2-Mikroglobulin-Protein der konstante Teil ist. Wie alle Membranproteine weist die membranständige Alpha-3-Domäne einen hydrophoben Teil auf, der zytoplasmatische Teil eine polare Aminosäure, vornehmlich Tyrosin, das phosphoryliert wird, und so zur Regulierung des Rezeptors beiträgt. Die extrazellulären Teile des Moleküls (α1 und α2) bilden 2 Arme (Helices) aus, die am Boden durch sogenannte Beta-Ketten verbunden sind und eine Grube bilden, mit der Peptide gebunden werden können. Die Grube ist räumlich klein und kann Peptide mit bis zu 10 Aminosäuren binden. Diese Peptide sind üblicherweise Fragmente, die beim Abbau von zelleigenen Proteinen im Proteasom gebildet und an der Zelloberfläche immunkompetenten Zellen (beispielsweise CD8+-T-Lymphozyten) präsentiert werden. Auf diese Weise lassen sich körpereigene von fremden Zellen unterscheiden. HLA-Klasse-I-Moleküle finden sich auf allen kernhaltigen Körperzellen. Zu ihnen gehören die Isotypen HLA-A, HLA-B und HLA-C.
HLA-Klasse-II-Merkmal
HLA-Klasse-II-Moleküle (MHC-II-Rezeptoren) bestehen aus einer schweren α-Kette und einer leichten Beta-Kette. Im Gegensatz zu den Klasse-I-Molekülen sind hier beide Ketten in der Zellmembran verankert. Das Molekül besteht aus 4 extrazellulären Domänen (α1 und α2 sowie β1 und β2). Auch dieser Komplex bildet eine Grube, die von der α1- und β1-Domäne geformt wird. Auf der Außenseite der Beta-2-Kette bindet das Co-Rezeptor-Protein CD4. Die Grube ist etwas größer als die der HLA-Klasse-I-Moleküle. Der Rezeptor kann Antigene von einer Größe aufnehmen, die bis zu 20 Aminosäuren umfassen. Zu den HLA-Antigenen der Klasse II gehören die Isotypen HLA-DP, HLA-DQ, HLA-DR sowie HLA-DM und HLA-DO.
HLA-Klasse-II-Moleküle finden sich nur auf antigenpräsentierenden Zellen, wie B-Zellen, phagozytierenden Zellen (z.B. Makrophagen) und dendritischen Zellen der Haut (Langerhans-Zellen).
Die im Rahmen der Phagozytose aufgenommenen Proteine und Peptide werden lysosomal abgebaut, am glatten endoplasmatischen Retikulum mit dem MHC-II-Rezeptor verbunden und in der Außenmembran des Makrophagen zusammen mit dem CD-4-Rezeptor präsentiert, an den die T-Helfer-Zellen andocken. Erst dann können die T-Helfer-Zellen immunologisch aktiv werden, indem die humorale Immunantwort in den B-Lymphozyten induziert wird und Zytokine sezerniert werden, die das Phagozytoseverhalten der Makrophagen stimulieren.
| Klasse | Klasse-I | Klasse-II |
|---|---|---|
| Struktur |
|
|
| Präsentierte Peptide |
|
|
| Vorkommen | alle kernhaltigen Zellen | Antigen-präsentierende Zellen |
| Isotypen | HLA-A, -B und -C | HLA-DP, -DQ, -DR, -DN und -DO |
| Involvierte Immunzellen | CD8+-T-Lymphozyten | CD4+-T-Lymphozyten |
HLA-Klasse-III-Merkmal
Zu den Klasse-III-Molekülen gehören die Komplementfaktoren C2 und C4 sowie Komplementfaktor B. Im Gegensatz zu den anderen Klassen handelt es sich hierbei um Plasmaproteine, die an der unspezifischen Immunabwehr beteiligt sind. Dass sie zu den HLA-Merkmalen gerechnet werden, verdanken sie dem Umstand, dass ihre Gene auf dem kurzen Arm von Chromosom 6 zwischen die Gene der Klassen I und II eingestreut sind.
Nomenklatur
Der Name eines HLA-Antigen setzt sich aus mehreren Teilen zusammen:
- der Abkürzung "HLA"
- dem Buchstaben, der den Isotyp bezeichnet (z.B. HLA-B)
- bei Klasse-II-Molekülen zusätzlich dem Buchstaben A oder B für die schwere oder leichte Kette (z.B. HLA-DRB)
- einer Ziffer, welche die spezifische Antigenvariante bezeichnet, manchmal abgetrennt durch ein "*" (z.B. HLA-B27, oder HLA-B*27)
- weiteren, durch Doppelpunkt abgegrenzten Ziffern für weitere Subgruppen (z.B. HLA-B*15:01)
Medizinische Bedeutung
HLA-Merkmale dienen der Bestimmung der Histokompatibilität, die für den Erfolg von Transplantationen entscheidend ist. Je ähnlicher sich die HLA-Merkmale von Spender und Empfänger sind, desto geringer ist die Gefahr von Abstoßungsreaktionen. Identische HLA-Merkmale finden sich nur bei eineiigen Zwillingen oder Klonen.
Eine weitere wichtige Bedeutung kommt den HLA-Antigenen durch die HLA-Typisierung zu. Ihr liegt die Erkenntnis zugrunde, dass viele Krankheiten mit bestimmten HLA-Antigenen assoziiert sind. Dadurch lassen sich Rückschlüsse auf das Krankheitsrisiko ziehen.
Auch in der Pharmakologie sind die HLA-Merkmale relevant. So haben z.B. bestimmte Patientengruppen (Han-Chinesen und Thai) mit der Antigenvariante HLA-B*1502 unter Phenytoin ein erhöhtes Risiko für schwerwiegende Hautreaktionen (SJS, TEN).
Weblinks
- Vereinfachte Struktur der HLA Gen-Region, abgerufen am 19.11.2021
- Universität Pecs - Vorlesung zu Grundlagen der Immunologie, abgerufen am 19.11.2021